最近「物が見えづらい…」「眼がかすむ」など、視力も良いはずなのに不具合を感じていませんか?
もしかして、その症状は【緑内障】かもしれません。
今や、40歳以上の方で20人に1人は緑内障であると診断を受けています。
この緑内障とは、いったいどんな病気なのでしょうか?
緑内障とは【視野狭窄=視野が欠けていく】という、とても恐ろしい眼の病気なのです。
視野が欠けていく…この【見づらさ】に気づいた頃には、すでにあなたの眼は緑内障に侵されているかもしれません。
これが緑内障という病気であり、視野が欠けて見づらいという異常に気づきにくく、また一度罹患すると失われた視野を取り戻すことはできません。
私は緑内障と診断されてから3年間つき合ってきました。
もし、緑内障と診断されたら、これからどう向き合っていけば良いのでしょうか?
そして緑内障の手術を受けねばならなくなったら、メリットはあるの?そしてどんなリスクを伴うのでしょうか?
今回は、緑内障の【見づらさ】とのつき合い方と緑内障と診断された私の体験談もお伝えしていきたいと思います。
緑内障の症状とは?原因と5つの病名について

緑内障とは、視野が欠けていく病気です。
それなら、【見づらくなった】この異常に「何かおかしいな」と感じる自覚症状があるのではないでしょうか?
実は、全く自覚症状はなく、自分では症状に気がつきません。
なぜ、自分が緑内障と気がつかないのでしょうか?
その理由は、人間の眼は両眼に異常があったとしても、お互いに悪い箇所を補完し合うという働きがあるからです。
人間の身体は、弱くなった部分を身体のどこかが補完するように出来ています。
そのため見えていないことに気づかないのです。
緑内障に私が気づいたきっかけ
緑内障の症状は、自覚症状がありません。
ここで、私が眼の異変に気がついたきっかけをお話ししておきますね。
私の場合は、かなり遅い段階での【緑内障】への発見でした。
まず勤務先の定期検診で視力検査があった時、昔からド近眼でコンタクトレンズ装用者なんですが、矯正視力が1.0出てたのが右眼だけは0.5に下がっていたのです。
この定期検診が、眼に何らかの異常がある、と知らせてくれる最初のきっかけでした。
そして、視力が下がった頃から、眼の痛み(眼を動かした時にピキーンと走る痛み)も伴っていました。
しかし、そんな眼の変化にも私の頭の中で【緑内障】という自覚はまだありません。
ある時、私の大好きな韓流ドラマを見ていて「あれ~?好きな人の顔が見えないや、そこが黒いな。」と。
ここでやっと「見えない箇所(黒い影となり映像が眼に映っていない)がある。」
これが私の本当に【見えていない】ことの自覚症状でした。
それから病院へ、病名を明らかにするための数々の検査である眼圧検査・眼底検査・視野検査・画像検査を全て受けました。
そして…下された診断結果は【緑内障】だったのです。
緑内障の症状について

引用:やまぐち眼科
緑内障は慢性緑内障と急性緑内障があります。
慢性緑内障は症状がかなり進行しないと自覚症状はありません。
典型的な症状には徐々に視界に見えない部分(暗点)が出現すること、または、視野(見える範囲)が狭くなるという状態になります。
普段私たちは両目で見ているため、一方の眼に見えないという異常があってももう一方の眼がカバーするため、視野の異常に気づきません。
この異常に気づいた時には、かなり進行していることも少なくないのです。
急性緑内障は急激に眼圧が上昇して発症し、頭痛や吐き気、眼痛、充血など激しい症状を伴います。
緑内障の原因はなに?
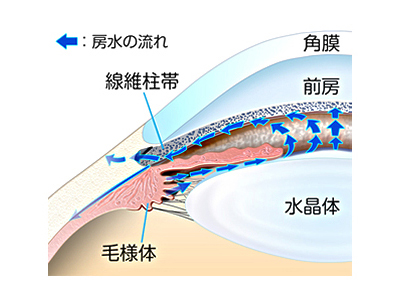
引用:千住製薬
緑内障となる原因は、何か気になるところですが、未だにはっきりと分かってません。
本来、眼には房水という水が溜まっており、眼の外へと排出されています。
これが何らかの原因で循環されず、眼内に溜まり続けると眼圧が上昇し、視神経がダメージを受けてしまうのです。
また例外もあり、眼圧が正常値であるにもかかわらず緑内障を発症してしまうケースもあります。
こちらも詳しい原因は分かっていません。
緑内障は5つの病名がある

引用:VIATRIS
緑内障という病気にはいったいどんなタイプの病名があるのでしょうか?
ここでは5つの病名を紹介していきます。
- 原発開放隅角緑内障…眼の中の房水口は広いが、その排水部分が塞がり、排出ができず眼圧が上がる病気
- 原発閉塞隅角緑内障…眼の中の房水口である隅角が狭く、塞がることにより房水の循環、排出ができなくなり眼圧が上がる病気
- 正常眼圧緑内障…①原発開放隅角緑内障の一種で、眼圧が基準値以内なのに視神経が耐えることができず障害されてしまう病気(日本人の眼圧の基準値:10~21mmHg)
- 続発緑内障…他の眼の疾患による眼圧上昇やステロイド剤などの薬剤による眼圧があがる病気
- 発達緑内障(小児緑内障・牛眼)…隅角という部分の発育異常により、眼圧が上昇し視神経が障害される病気。生まれつき眼圧が高いことから、視力障害をきたすような神経障害が生じる危険性のある状態の病気です。
私の場合は、「原発開放隅角緑内障」=(眼の中の房水口は広いが、排水部分が塞がり排出できなくなり眼圧が上がる病気)と診断されました。
正直、日頃から聞きなれない病名を聞いてもピンと来ませんでした。
とにかく私は既に視野が欠けていて進行しているのだと。
私のかかりつけの医師は、眼の症状や治療など淡々と話してくれました。
だからこそ、緑内障との診断に動揺があったものの、むしろ冷静さを保つことができたような気がします。
3年前の初診で私の眼圧は、基準値である10~21mgHgを超えており22~24mgHgという数値でした。
現在3本の目薬で治療中ですが、1年ごとに1本ずつ目薬は増えていきました。
緑内障は、この先ずっとつき合って行かなくてはならない根気のいる治療であり、精神的なストレスも伴います。
また同時に医師とも長いつき合いとなりますので、自分と相性の良いかかりつけの医師を見つけることも重要だと思います。
緑内障の診断・検査方法

これから、緑内障の早期発見や診断・治療の効果などが検査できる方法を紹介していきます。
緑内障は何よりも早期発見と視野狭窄をくい止めることがとても重要です。
緑内障の診断をするには、おもに眼圧検査・眼底検査・視野検査・画像検査などがあります。
◎ 眼圧検査
眼球の押し返す力を測定します。
この方法にはいくつかあるのですが、眼の表面に、小さなプラスチックを軽く触れさせて測定する方法や、空気を当てて測る方法もあります。
緑内障治療経過や治療効果を確認するために重要な検査です。
◎ 眼底検査
瞳から光を通して眼の奥(眼底)の状態を調べます。
この検査は視神経や網膜の状態をみるために行いますが、より細かいところまで観察するために、散瞳剤を使用する場合もあります。
緑内障を発見するには必要な検査となります。
◎ 視野検査
この検査には2種類あります。
- ハンフリー視野計
- ゴールドマン視野計
視野(見える範囲)や欠損はないか、感度が落ちていないか、範囲は狭まっていないかを調べます。
検査方法は、顔と目線をまっすぐ固定して一点を見つめ、視野内の指標である小さな光が見えたらボタンを押して知らせます。
この検査は、片側の眼で10~30分かかります。(ただし個人差あり)
こちらも緑内障診断やどのくらい進行しているのか状態を把握するのに、必ず必要な検査です。
◎ 画像検査(OCT:光干渉断層計)
眼の中にある網膜の状態を断層的に見ることができます。
眼底の視神経や血管・網膜を3Dで調べます。
こちらの検査は、緑内障の早期発見などに有用です。
緑内障の治療法は3種類ある
緑内障は完治することができない病気です。
ですから、これから紹介する治療法を根気よく続けていくことが非常に重要となります。
残念ながら現代の医療では一度障害されてしまった視神経を回復することができません。
しかし緑内障は眼圧を下げることによって進行を止める、遅らせることができる病気です。
早期に適切な治療を受ければ、将来的に失明の可能性は限りなく低くなるでしょう。
治療内容としては以下の3つの治療方法があります。
1.薬物療法
緑内障の治療法は、薬物療法が基本となります。
最近では、眼圧のコントロールが1~2回点眼するだけでできるものがあります。
この点眼で、視野狭窄の進行も防げます。
ただし、目薬の点眼は、自己判断で中止せず、長期的に根気よく続けていくことが大切です。
私は、「たかが目薬、されど目薬」と目薬を確実に1滴点眼することの大事さを医師に教わりました。
【正しい目薬の点眼方法】は緑内障だけではなく、目薬を使う際に実践できる方法です。
普段何気なく使ってしまう目薬ですが、今後使う際に意識してみてくださいね。
正しい目薬の点眼方法
①点眼をする前に、手指を石鹸できれいに洗います。
②上を向き、目薬を持っていない方の手の親指で下まぶた、人差し指で上まぶたを大きく開きます。
③目薬の容器を利き手の親指・人差し指・中指で持ちます。(三点差し)
④目薬を黒目の2~3cm真上から1滴だけ点眼します。(目薬の先端がまつげや目に触れないように)
⑤点眼後、目を閉じそっと目頭を押さえます。(約1分間)
⑥2種類以上の目薬を差す場合は、次に指す点眼は5分間間隔で差してください。
2.レーザー療法
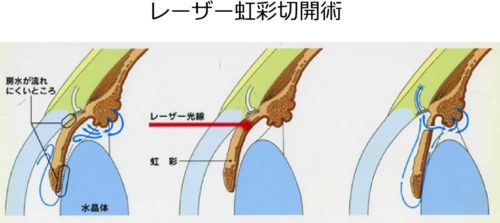
引用:はんがい眼科病院
LI (レーザー虹彩切開術:虹彩光凝固術)とは、急性緑内障の発作(急に眼圧が極端に上昇)が起こった場合や発作の予防に行う療法です。
具体的には、虹彩の周辺に小さな穴を開け、房水が流れる道(バイパス)を作り房水の循環を良くします。
外来にて処置が可能、痛みは軽度で15分程度で終わります。
3.外科手術
3つ目の治療は、外科手術を行う方法です。
◎線維柱帯切開術=房水を眼外に染み出すように細工をします。
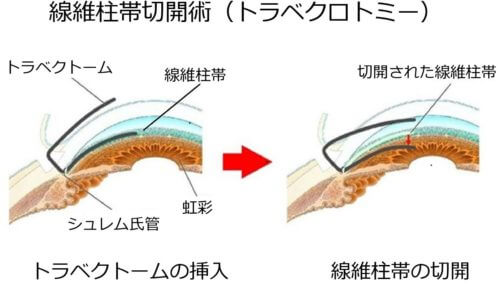
引用:はんがい眼科病院
◎線維柱帯切除術=線維柱帯を切開して房水の排出をたやすくします。
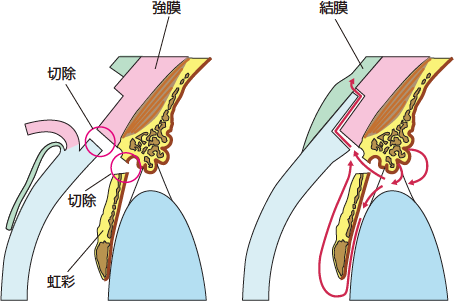
引用:福井大学医学部附属病院
外科手術を行う場合は、約10日間入院が必要となり、術後の経過観察を行います。
緑内障手術のリスクとは?メリットはある?
もし手術を受けてください、と医師から告げられたら緑内障手術を受けるリスクとは、どのようなことでしょうか?
また、手術を受ける際のメリットはどのようなことが考えられるのでしょうか?
私は緑内障の外科的手術の経験はありませんが、手術を受けた場合のリスクを調べてみました。
是非参考にしてくださいね。
緑内障手術のリスクとは?
緑内障手術のリスクでは、次のようなことが挙げられます。
低減圧のリスク
緑内障の手術は眼圧を下げることが目的です。
しかし、この眼圧が下がりすぎても眼の機能が低下するリスクを伴います。
前房出血
手術中の軽度の出血は手術後数日で自然吸収されます。
駆出性出血
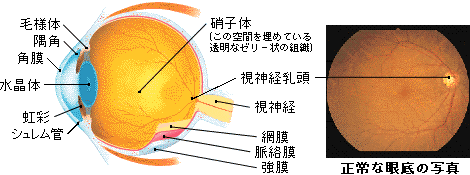
引用:三和化学研究所
頻度が0.15%とごく稀なケースですが、手術中に突発的に起きる脈絡膜からの出血で、いったん発生すると手術の続行は不可能です。
後日、再手術をしても良い視力を得られないことが多いです。
脈絡膜とは?
強膜の内側にある部分で、色素が多いために黒く瞳孔以外から余分な光が眼球に入らないように、暗幕の働きをしている。脈絡膜は血管が多く眼球内に栄養を与える働きもしている。
遅発性眼内炎
手術後に長期間経過してから、薄くなった結膜から細菌が侵入して起こります。
発症例は1.3%/年と報告されており、重症例では失明の恐れもあります。
緑内障手術のメリットについて
手術に踏み切らなければならない時とは?
【薬物療法】で十分効果が得られない、つまり眼圧が下がらないという場合には外科的手術を受けなけれがなりません。
手術後にどんなメリット(どんな改善・効果)が得られるのかというと、ほとんどの症例では手術前より眼圧は下がるという点です。
また緑内障の目薬を中止したり減らしたりすることもかなりメリットが感じられます。
外来手術(日帰り)の場合は?
外来手術の場合、レーザー虹彩切開術(LI)を行います。
レーザー虹彩切開術とは、急性緑内障に対して行う治療法です。
レーザー光線で虹彩(茶目)の端に小さな穴をあけ、房水が流れるバイパスを作ります。
手術後に炎症のため少し霞むことがありますが、数日で改善します。
基本的に外来でできますので入院の必要はありません。
入院する場合は?
手術の内容によりますが、一般的には、10日程度入院します。
● 線維柱帯切除術―手術後2週間ほど入院が必要
● 線維柱帯切開術―手術後5日ほど入院が必要
また、入院費用については、手術内容やお部屋によって変わります。
外科的手術を施行するようになった場合、3割負担の方で15~23万円程度(片眼・食事代含む)を目安にしましょう。
室料差額は別途加算されます。
手術後のケアは?
手術後にもっとも注意する点は感染予防です。
術後経過期間と通院・注意するべきことを表にまとめてみました。
| 【術後の経過日数】 | 【治療の間隔】 | 【ケア内容】 | 【日常生活での注意点】 |
| ~1週間 | 毎日~1日おき | 通院が必要 (点眼・投薬) | 飲酒は控える 自動車・バイクの運転は控える (医師の相談が必要) |
| 1~2週間 | 1週間ごと | 通院が必要 (点眼・投薬) | 通常の仕事や生活に戻る |
| 約1ヶ月後 | 1週間ごと | 通院が必要 (点眼・投薬) | 激しいスポーツや長期の旅行などが可能 (医師と相談が必要) |
| 1~3ヶ月間 | 眼の状態が安定するまで (個人の手術後経過状態による) | 通院が必要 (点眼・投薬) | 術後の約3ヶ月までは医師の相談のもと行う |
術後の経過日数とともに、少しずつ通常の生活へと戻れるようになりますが必ず医師へ相談をなさってくださいね。
緑内障の【見づらさ】とのつき合い方と私の体験談

私は緑内障と診断されて、3年が経ちます。
私自身が体験者であり緑内障についてこうして書いて参りましたが、生涯「見える生活を送る」ことの大切さを改めて感じました。
私と同じ緑内障で苦しんでいる方や、家族や身内で緑内障と診断された方など、私の緑内障とのつき合い方や体験談が少しでも参考になれば、とても嬉しく思います。
【治療経過】現在の症状について
私は現在、定期的に(2~3ヶ月に1回)かかりつけの病院(個人病院)に通院しています。
また年1回かかりつけの病院の紹介で総合病院の定期検診に行き経過療養中です。
医学上では薬物療法と言われる、処方された眼圧を下げる目薬を毎日点眼しています。
約2年前、緑内障と診断されて私の朝の始まりは「点眼」から始まります。
3本の点眼薬を差し続けていますが、この病気には完治はないので定期通院と目薬はこの先ずっと続けていかなければなりません。
とても根気のいる治療であり自分との闘いです。
そして、この「緑内障とのつき合い」を止めてしまうことは「失明」を意味します。
生涯「見える生活」を送るために是非、定期検診で自分の眼の状態を見守り続けて下さい。
【見づらさ】日常生活で不便を感じること
私は眼が悪く普段はコンタクトレンズを装用しています。
メガネでの矯正視力は両眼で0.5あるかないかの超ド近眼。
生まれつき「逆さまつげ」だった私は、眼にたくさん傷が入ってしまい視力もどんどん落ちていきました。
その重症化が【白内障】と言われる病気を(白内障とは水晶体が白く濁り視力が低下する病気)発症していました。
しかし、なぜか告知は受けたものの白内障への治療も特に勧められなかったのです。
ですから、緑内障の診断までの間、幾十年も白内障とつき合っていた私は白内障の見づらさは常に感じていたものの、緑内障の見づらさは二の次になっていたのです。
このことも早期発見が最も大事である緑内障への気づきの遅れとなりました。
何とも私の眼はとても複雑です。
私は【白内障】と【緑内障】を患っているのですが、特に白内障の不便さは大きく感じています。
なぜなら、緑内障は両眼が悪い箇所をそれぞれ補完するからです。
不便さと言えば、先ほども述べたように白内障での見づらさ、外での光などは不便さはさほど感じていないのですが、室内の照明に対して「白くぼやっとしたもの」が眼に拡がるので見づらいと感じます。
もちろん緑内障でも右眼だけだと、とても暗い世界なのですが、冒頭に述べたように不便な箇所(視野が欠けている部分)はお互いの眼が補完し合っているので、今は左眼だけが頼りとなっています。
【今後について】緑内障と一生つき合わなければならない?
緑内障は慢性の病気であり、(急性の場合もある)失われた視野がもとの正常だった状態に戻ることはなく、いわゆる緑内障には【完治】という言葉はないのです。
根本的な「これは緑内障を治す治療法」がない限り、これからは根気のいる治療法を続けることとなり、自分との闘いでもあります。
したがって、この治療を自分勝手に止めてしまうことは【失明】を意味します。
緑内障との今後の付き合い方は、『眼圧を下げることが悪化(視野が狭くなる)への進行を食い止めること、そして失明という最悪の結果にならないようにするため、根気よく治療を続けること』それが自分ができる最善の治療方法です。
緑内障手術のリスクとは?【見づらさ】とのつき合い方と私の体験談まとめ
緑内障と診断されたら一生定期的に病院に通院し、処方された目薬を毎日続けなければなりません。
その理由として、残念ながら緑内障という病気に完治がないからです。
これまで、緑内障手術のリスクと私の体験談を語ってきました。
ここで、もう一度緑内障と診断された私が語ってきたことをまとめたいと思います。
- 緑内障は、視野が欠ける自覚症状に【気づきにくい】病気である。
- 病院に通院しながら処方された目薬を毎日差し続けること。
- それ以上悪化をさせないことがとても大事。根気のいる治療である。
- まだ緑内障と診断されていない方も会社の定期検診だけではなく人間ドックをお勧め!
- 緑内障は【見づらさ】を少しでも感じたら、すぐに早期発見・早期治療を!
- 定期的な検診・治療を必ず続けていくこと。些細なことでも異常に気づいたらすぐに病院へ!
もし、「眼がかすむ」「見づらい」という症状を少しでも感じたら、緑内障かも?と疑い早めに病院へ行くこと。
緑内障と診断されたら、根気よく継続的に病院に通うこと。
病院への継続的な診察が「生涯見える生活を送る」ために絶対必要であること。
また緑内障手術のリスクもお伝えしてきましたが、手術後の感染症を起こす確率も高くリスクを負います。
どうぞ術後のケアも(定期検診・治療)大事にされてお過ごしください。
最後までお読みいただき、ありがとうございました。
スポンサーリンク





コメントはこちらからどうぞ